Description
Le cerveau et la moelle épinière constituent le système nerveux central, lequel nous permet de penser, de nous déplacer, de voir, d'entendre, de toucher, de goûter et de parler. Le cerveau et la moelle épinière baignent dans le liquide cérébrospinal (encore appelé liquide céphaloradien ou LCR) qui protège et nourrit ces régions. La ponction lombaire fournit des données sur ce liquide et les régions qu'il entoure.
Ce test mesure aussi la pression de ce liquide. Des changements dans le contenu ou dans la pression indiquent parfois un trouble de santé au niveau du cerveau ou de la moelle épinière.
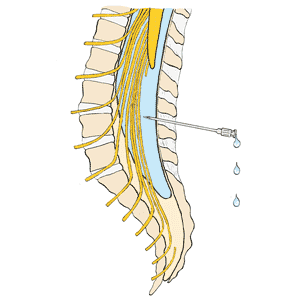
L'analyse du liquide cérébrospinal se fait à l'hôpital ou dans le bureau du médecin. Le médecin, ou un autre professionnel de la santé, retire le liquide à l'aide d'une aiguille.
Quand l'examen sera-t-il entrepris ?
C'est votre médecin qui décidera à quel moment et à quelle fréquence cette analyse doit s'effectuer pour fournir de l'information médicale.
Objectifs ?
La ponction lombaire fournit aux médecins des renseignements leur permettant de déterminer si une infection grave est présente, notamment la méningite, un trouble du système nerveux central (comme la sclérose en plaques, le syndrome de Guillain-Barré, ou un saignement), ou un cancer.
Risques et mesures de précaution
Bien qu'une ponction lombaire soit généralement considérée comme sans danger, elle comporte certains risques d'effets secondaires ou de complications. Parmi ceux-ci, on retrouve :
- une lésion au nerf ou au cerveau (peu fréquente);
- une hémorragie dans la colonne vertébrale;
- une lésion à la colonne vertébrale;
- une infection;
- des réactions allergiques à l'anesthésique;
- de la douleur dans le bas du dos.
Jusqu'à 25 % des personnes subissant une ponction lombaire auront des maux de tête après l'examen. En général, ils disparaîtront spontanément sans aucun traitement.
Cependant, un mal de tête qui dure plus de 1 ou 2 jours après l'examen est parfois signe que du LCR s'échappe du canal rachidien. Consultez immédiatement votre médecin si cela se produit. Ce type d'écoulement peut cesser de lui-même avec du repos ou après une injection de votre propre sang qui scellera la fuite.
D'autres problèmes liés aux changements de pression à l'intérieur du canal rachidien et du cerveau peuvent survenir.
Si un symptôme vous inquiète à la suite de cette épreuve, consultez votre médecin. Prenez le temps de vous renseigner sur tous les risques de complications et d'effets secondaires ainsi que sur les précautions à prendre par vous ou votre médecin pour les éviter. Assurez-vous que votre médecin comprenne vos préoccupations.
Que va-t-il se passer ?
Avant de passer le test, on pourra vous demander de vider votre vessie. Ensuite, vous devrez vous dévêtir, soit en partie ou totalement, et enfiler une chemise d'hôpital. Vous vous étendrez (sur le côté) sur une table d'examen ou sur un lit d'hôpital, et vous plierez vos genoux jusqu'à la hauteur de votre poitrine. Le médecin peut vous demander de prendre une autre position, mais celle-ci est la plus fréquente pour ce test.
Le médecin examinera votre colonne vertébrale et tracera ensuite des marques à l'endroit où l'aiguille sera insérée dans votre colonne. La zone sera alors nettoyée avec une solution antiseptique pour réduire le nombre de bactéries qui risqueraient de causer une infection.
On utilise un anesthésique local pour geler la zone avant qu'une autre aiguille soit insérée pour le test. Le médecin insère l'aiguille là où il pense avoir accès au liquide cérébrospinal. S'il réussit, le LCR devrait s'infiltrer dans l'aiguille. Si aucun LCR ne sort, le médecin peut repositionner l'aiguille. Vous éprouverez peut-être une sensation de brûlure ou une gêne au cours du procédé. Il est important de demeurer complètement immobile pendant l'insertion de l'aiguille.
Il se peut que le médecin mesure la pression : une première fois en insérant l'aiguille, et une autre avant de la retirer. Ces lectures sont respectivement appelées pression d'ouverture et pression de fermeture.
Le test prend environ 30 à 45 minutes.
Conditions de l'examen
Avant de vous soumettre à cet examen, discutez avec votre médecin des avantages, des désavantages, des risques à long terme et des conséquences qui lui sont associés. Assurez-vous de bien comprendre ce qui va se passer et que vous êtes satisfait des réponses du médecin à vos questions.
Signalez à votre médecin tout ce que vous prenez, qu'il s'agisse de médicaments sur ordonnance ou en vente libre et de remèdes à base de plantes médicinales. Informez-le également de toutes vos allergies médicamenteuses et de tous les problèmes de santé que vous pouvez avoir. Avant l'examen, signalez à votre médecin si vous êtes allergique à l'anesthésique, si vous êtes enceinte ou pourriez l'être.
Certains médicaments et certaines affections peuvent influencer les résultats de l'analyse. Des troubles sanguins ou des médicaments qui diminuent la capacité du sang à se coaguler (par ex. des anticoagulants) peuvent augmenter les risques d'hémorragie. Votre médecin pourrait vous prescrire des analyses de sang afin de vérifier si vous avez un trouble de la coagulation. Il se peut aussi que votre médecin vous demande de passer une tomodensitométrie avant la ponction lombaire pour s'assurer qu'il n'y a pas d'enflure dans votre cerveau ni dans la région avoisinante.
Demandez à votre médecin ou à votre pharmacien si vous devez cesser la prise de certains de vos médicaments avant l'analyse.
Si vous pensez à rentrer chez vous le jour même de l'examen (si vous n'êtes pas hospitalisé), demandez à quelqu'un de vous conduire chez vous.
Que vais-je ressentir après ?
Après l'examen, on vous demandera probablement de rester au lit plusieurs heures encore. Pour remplacer le liquide retiré, vous devrez peut-être boire d'autres liquides. Afin de réduire tout risque de complication, suivez attentivement les directives de votre médecin après le test.
Vous pourrez probablement reprendre vos activités normales 24 heures après l'examen, mais vérifiez auprès de votre médecin pour qu'il vous donne des directives.
Il se peut que vous ressentiez de la fatigue, un léger mal de dos ou de la difficulté à dormir pendant 1 ou 2 jours après le test.
Résultats
Les résultats de l'examen sont habituellement interprétés par un neurologue. Certains résultats sont disponibles immédiatement après le test. D'autres prennent parfois plusieurs jours ou plusieurs semaines.
Le laboratoire examine différentes caractéristiques du LCR. Votre médecin tient compte de la couleur, la pression, le taux de protéines et de glucose, du dénombrement cellulaire (par ex. le nombre de globules rouges et de globules blancs) et d'autres résultats pour établir son diagnostic.
Généralement, des problèmes de pression du LCR signalent une enflure, une infection (par ex. une méningite) ou un écoulement de sang dans le cerveau. Un taux élevé de protéines peut être causé par divers facteurs, y compris la présence du sang dans le LCR, une tumeur, une infection, une inflammation due à la sclérose en plaques ou à la lésion d'un nerf (par ex. le syndrome de Guillain-Barré).
Les taux de glucose sont aussi mesurés. Des taux de glucose élevés sont associés au diabète, alors que des taux faibles sont souvent causés par des infections bactériennes. L'élévation du nombre de globules blancs est habituellement un signe d'infection.
Les résultats aideront votre médecin à établir un diagnostic, à délimiter des options de traitement et à déterminer si d'autres tests sont nécessaires.
Tous les contenus sont la propriété de MediResource Inc. 1996 – 2026. Conditions d’utilisation. Les contenus présents ne sont destinés qu’à des fins d’information. Demandez toujours l’avis de votre médecin ou d’un autre professionnel de la santé qualifié sur des questions relatives à une affection médicale. Source : santecheznous.com/procedure/getprocedure/Rachicentese